Los Avances en Melanoma
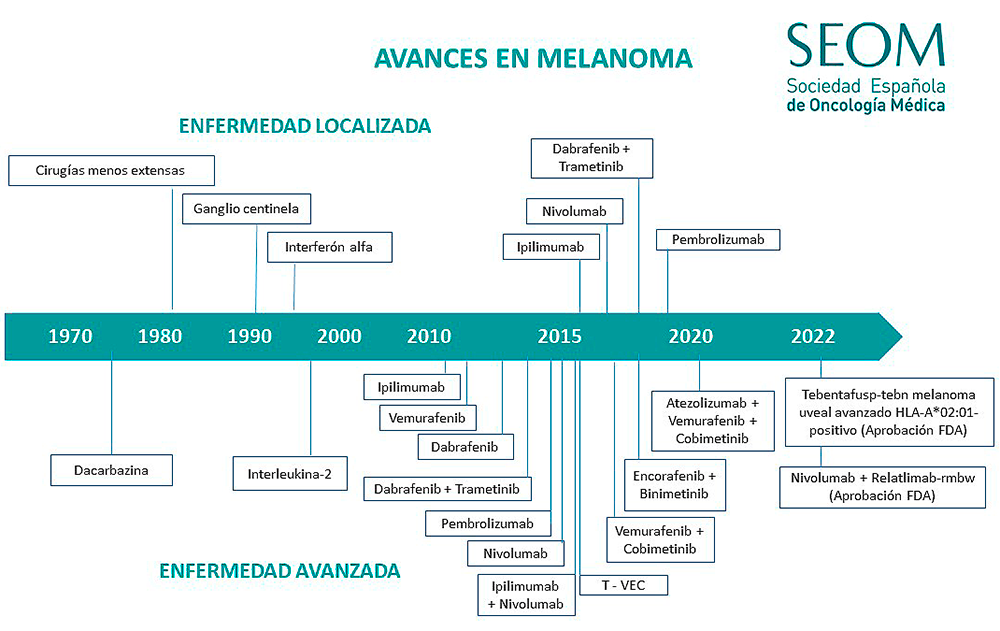
La supervivencia a 5 años desde el diagnóstico de melanoma ha mejorado de forma muy significativa en las últimas décadas, superando el 90% de los pacientes diagnosticados en estadios tempranos de la enfermedad. También el pronóstico en fases avanzadas de diseminación ha cambiado por completo. Esta ganancia en supervivencia se debe a múltiples factores. En el tratamiento adyuvante la inmunoterapia y las terapias dirigidas han supuesto un cambio de paradigma aunque continúa siendo fundamental la detección precoz que incrementa de forma más significativa las posibilidades de curación definitiva. En el melanoma metastásico, las terapias dirigidas, la inmunoterapia, el uso de virus oncolíticos y el mejor conocimiento de las vías implicadas en la aparición y progresión del melanoma han tenido también un fuerte impacto en el mejor pronóstico y aumento de la supervivencia global.
El melanoma es uno de los tumores malignos cuya incidencia ha aumentado más rápidamente en los últimos años. Para 2022, en España se estima un total de 3.377 casos nuevos en varones y 4.097 casos nuevos en mujeres por lo que la cifra total asciende a 7.474 casos estimados, según el informe de SEOM Las cifras del cáncer en España 2022. No obstante, hay que tener en cuenta que estos datos infraestiman la situación real de la patología dado que muchos casos de buen pronóstico no se incluyen en los registros académicos oficiales. Es, además, una de las principales causas de años perdidos de vida por causa oncológica.
La supervivencia a cinco años desde el diagnóstico ha mejorado de forma muy significativa en las últimas décadas, superando el 90% de los pacientes diagnosticados en estadios tempranos de la enfermedad. También el pronóstico en fases avanzadas de diseminación ha cambiado por completo.
Enfermedad localizada
Los avances en el tratamiento del melanoma se han producido desde las técnicas quirúrgicas, al poder reducirse los márgenes quirúrgicos necesarios, y, sobre todo, con la incorporación del ganglio centinela (extirpación únicamente de los primeros ganglios de drenaje linfático), reduciendo de forma significativa la morbilidad de los pacientes, al reducir los casos de linfedema.
Sin embargo, el gran cambio se ha producido en los tratamientos adyuvantes, dirigidos a prevenir las recaídas. Hasta 2016, el único tratamiento disponible en esta situación era el interferón alfa a dosis altas, que aunque demostró un beneficio, éste era a costa de una toxicidad muy elevada.
A partir de 2016 se ha producido un cambio en el paradigma de tratamiento de estos pacientes, tras objetivarse beneficios tanto de la supervivencia libre de enfermedad como de la supervivencia global de los pacientes con la inmunoterapia, y, en especial, con los inhibidores de PD-1 nivolumab y pembrolizumab, aprobados por la FDA en 2017 y 2019 respectivamente. A estos fármacos se suma la combinación de dabrafenib y trametinib, aprobada como tratamiento adyuvante por la FDA para los pacientes con melanomas BRAF mutados en estadio III operados. Es importante tener en cuenta que estos tratamientos conllevan un riesgo de toxicidad no desdeñable para pacientes potencialmente curados, lo que debe considerarse a la hora de pautarlos en la práctica clínica diaria.
Existe mucho interés por el escenario neoadyuvante, con varios estudios pequeños que sugieren una alta eficacia en esta situación.
A pesar de los avances realizados en el tratamiento adyuvante del melanoma hoy en día continúa siendo fundamental la detección precoz, que incrementa de modo muy considerable la posibilidad de curación definitiva de esta enfermedad.
Enfermedad avanzada
El cambio de paradigma en el tratamiento del melanoma metastásico se produce con los avances realizados en el campo de la inmunoncología tras el descubrimiento por Allison y Honjo de los receptores implicados en los puntos de control inmune CTLA-4 y PD-1, hallazgo que les valió el Premio Nobel.
La inhibición de CTLA-4 (ipilimumab) y de PD-1 (nivolumab y pembrolizumab) demostraron importantes beneficios clínicos en supervivencia global, con un porcentaje significativo de pacientes con melanoma avanzado alcanzando respuestas mantenidas, incluso tras la suspensión de dichos fármacos. Por ello, estos fármacos son hoy en día la terapia de elección en primera línea de tratamiento en melanoma BRAF nativo y forman parte de la terapia de elección en primera línea en melanoma metastásico BRAF mutado.
La combinación de ipilimumab y nivolumab se caracteriza por una alta eficacia, pero a expensas de una mayor toxicidad que hace precisa una adecuada selección de los pacientes y la administración del tratamiento en centros especializados en el manejo de efectos adversos relacionados con la autoinmunidad.
En marzo de 2022, la FDA aprobó la combinación de nivolumab y relatlimab-rmbw, un anticuerpo anti-LAG3, en primera línea de tratamiento de melanoma avanzado.
La utilización de virus oncolíticos también ha demostrado ser eficaz en el tratamiento del melanoma.
También en los últimos años hemos asistido a un mejor conocimiento de otras vías moleculares implicadas en la aparición y progresión del melanoma. Aproximadamente el 50% de los pacientes con melanoma tiene mutaciones en BRAF que resultan en una activación de MEK. En estos pacientes la inhibición combinada de BRAF y MEK puede detener la progresión de la enfermedad, con respuestas rápidas.
A día de hoy tres combinaciones de inhibidores de BRAF y MEK (dabrafenib/ trametinib, vemurafenib/cobimetinib y encorafenib/binimetinib) están aprobadas por la FDA y forman parte de la terapia de elección en primera línea en melanoma metastásico BRAF mutado. Con estos tratamientos pueden lograrse respuestas sostenidas en el tiempo aunque el principal problema es la aparición de resistencias. En la práctica habitual se utilizan sobre todo de entrada en pacientes con elevada carga tumoral o en aquellos que están muy sintomáticos ya que la respuesta se produce de una forma más rápida que a la inmunoterapia. De cualquier forma, lo habitual es que los pacientes con mutaciones de BRAF V600E acaben recibiendo tanto terapia dirigida como inmunoterapia a lo largo de su evolución.
Finalmente, en julio de 2020 la FDA aprobó el tratamiento de atezolizumab asociado a vemurafenib y cobimetinib, que demostró ser superior al tratamiento exclusivo con la combinación de terapias dirigidas.
Sin embargo, es importante saber que el éxito de las terapias dirigidas y de la inmunoterapia no ha sido tan rotundo en el manejo de los pacientes con otro tipo de melanomas como los melanomas de mucosas, el melanoma acral o el melanoma uveal y el desarrollo de fármacos eficaces en el tratamiento de estos tumores continúa siendo una actividad pendiente. Recientemente, se ha aprobado por la FDA tebentafusp-tebn en pacientes con melanoma uveal avanzado HLA-A*02:01-positivo.
Como ya hemos visto, los pequeños avances, tomados de forma conjunta sí son relevantes. De aquí el lema de la campaña de comunicación que SEOM inició en 2013 En Oncología, cada avance se escribe con mayúsculas. Estos pequeños avances, considerados cada uno de ellos de manera aislada, podrían haber sido considerados de escasa relevancia, pero acumulados entre sí han llevado a cambiar en muchos casos de una manera notable el pronóstico y la calidad de vida de muchos pacientes.




