Cáncer gástrico
Índice de navegación
- Cáncer gástrico
- ¿Qué es el cáncer gástrico?
- Epidemiología
- Causa y factores de riesgo
- Clínica
- Diagnóstico
- Patrones de diseminación
- Clasificación por estadios
- Tipos de tratamiento
- Tratamientos por estadios
- Ensayos clínicos
- Seguimiento
- Prevención y programas de cribado
- Bibliografía destacada
- Todas las páginas
Tipos de Tratamiento
La atención multidisciplinar es clave en el manejo de los pacientes con cáncer gástrico. El Comité Multidisciplinar, integrado por profesionales de las especialidades que participan en el diagnóstico y tratamiento de esta enfermedad (cirujanos, oncólogos médicos, oncólogos radioterápicos, radiólogos, anatomopatólogos, expertos en nutrición, enfermeras, entre otros), tomará las decisiones sobre las pruebas diagnósticas a realizar y establecerá los tratamientos adecuados para cada paciente y su secuencia, según esté indicado.
En la elección de la mejor estrategia terapéutica para cada paciente, se toman en consideración factores dependientes del propio paciente, del tumor y del tratamiento:
- Factores dependientes del paciente: edad, estado general, situación nutricional, enfermedades asociadas como por ejemplo, cardiopatías (problemas de corazón) y, por supuesto, la voluntad y decisión del propio paciente.
- Factores dependientes del tumor: síntomas que produce, localización en el estómago, estadio, histología, sobreexpresión/amplificación de HER2 en cáncer gástrico metastático, expresión de PD-L1 y situación de las proteínas reparadoras (MMR).
- Factores dependientes del tratamiento: intención del tratamiento, tipo de cirugía, tolerancia y eficacia de la quimioterapia, aspectos relacionados con la radioterapia, tratamientos previos, etc.
Los tipos principales de tratamiento del cáncer gástrico son la resección endoscópica de la mucosa, la cirugía, la quimioterapia, terapias dirigidas, la inmunoterapia y la radioterapia aunque, en algunos pacientes, el tratamiento será exclusivamente sintomático (controlar exclusivamente las molestias del paciente) dirigido a mejorar la calidad de vida y el control de los síntomas.
El Comité Multidisciplinar establecerá si el tumor es resecable (se puede extirpar) o irresecable (no se puede extirpar) y decidirá que estrategias terapéuticas son las indicadas para cada paciente.
|
|
1. Resección endoscópica de la mucosa (REM)
Esta técnica REM consiste en extirpar el tumor mediante gastroscopia y se reserva para cánceres iniciales, de pequeño tamaño (< 2 cm), limitados a la mucosa, sin úlceras bien diferenciados y en los que no se aprecie una invasión de vasos en la biopsia inicial. Además, se están desarrollando otras técnicas endoscópicas como la disección endoscópica submucosa que permite la extirpación de tumores un poco más grandes en casos concretos.
2. Cirugía
El tratamiento quirúrgico del cáncer gástrico puede tener dos “intenciones”:
-
-
- Intención curativa: la cirugía se realiza para intentar eliminar todo el cáncer.
- Intención paliativa: la cirugía se realiza para mejorar los síntomas que produce el tumor (por ejemplo: la obstrucción del píloro), pero no se puede extirpar toda la enfermedad por su extensión.
-
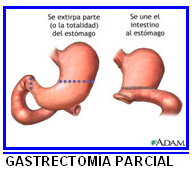
La gastrectomía es la técnica quirúrgica estándar para resecar el tumor primario. Dependiendo de la extensión y localización en el estómago, la gastrectomía será total o subtotal. En la cirugía con intención curativa, además de resecar el estómago total o parcialmente, se extirpan los ganglios linfáticos de las cadenas vecinas. Esta operación se llama linfadenectomía y según el nivel de resección ganglionar, la linfadenectomía se clasifica en D0, D1 o D2.
Complicaciones postoperatorias inmediatas: Como ocurre con otras cirugías, pueden surgir complicaciones postoperatorias inmediatas siendo las más frecuentes la fiebre, el dolor, la infección de la herida abdominal, otras infecciones abdominales o pulmonares, el sangrado, los problemas de cicatrización y los eventos trombóticos.
Complicaciones postoperatorias tardías:
- Al extirpar parte o todo el estómago, pueden aparecer diarrea, problemas nutricionales, cierto grado de desnutrición y pérdida de peso.
- El síndrome de Dumping se presenta en el 20-40% de los pacientes sometidos a cirugía gástrica y se debe al paso rápido de los alimentos al intestino. Hay dos tipos:
-
- S. Dumping precoz: Ocurre a los 15-30 minutos después de haber comido. Los síntomas son sensación de pesadez en la zona del estómago, dolor abdominal tipo “calambres”, diarrea, náuseas, sudoración, hipotensión y taquicardia.
- S. Dumping tardío: Ocurre a las 2-3 horas después de haber comido. Los síntomas son náuseas, sudoración, ansiedad, temblor, hipoglucemia (bajada del azúcar en la sangre) y debilidad.
-
Recomendaciones
- Hacer 5-6 comidas al día con poca cantidad de alimentos en cada una de ellas.
- Masticar adecuadamente los alimentos y comer despacio.
- Descansar durante 15-30 minutos después de las comidas.
- Evitar los alimentos ricos en azúcar, como mermeladas, dulces, etc.
- No beber líquidos durante las comidas, para evitar sentirse lleno.
- Tomar alimentos ricos en energía, como pasta, arroz o pan, para evitar la pérdida de peso.
- Evitar las comidas flatulentas, que pueden producir gases y producir una sensación de plenitud precoz.
- Ir probando los alimentos que le sienten bien y eliminar los que le sientan mal.
Además, es necesario administrar de forma periódica suplementos de vitamina B12, porque la mucosa del estómago produce normalmente esta vitamina y estar resecado el estómago se necesita un aporte externo de la misma.
3. Radioterapia
La radioterapia es el tratamiento con radiaciones ionizantes. Con la radioterapia, se trata una zona concreta del cuerpo. Por esta razón, se considera un tratamiento local/locorregional al igual que la cirugía. En cambio, la quimioterapia es un tratamiento sistémico, es decir, que se distribuye por todo el organismo.
Antes de empezar la radioterapia es necesario realizar una planificación y una simulación, para comprobar que la radioterapia llegará a la zona deseada.
Técnica: Las radiaciones ionizantes son generadas por unos equipos tecnológicos muy sofisticados, llamados aceleradores lineales. El paciente se tumba en la camilla y tiene que permanecer quieto durante los minutos que dura la administración la radioterapia. No es un tratamiento doloroso.
Indicaciones: La radioterapia está indicada como tratamiento complementario a la cirugía o para aliviar los síntomas que produce la enfermedad, pero no todos los pacientes con cáncer gástrico deben recibir radioterapia. Para más información, consulte con su médico.
-
- Como tratamiento complementario, se suele administrar después de la cirugía. En este caso se denomina radioterapia adyuvante (postoperatoria) y se acompaña de quimioterapia para aumentar su eficacia (quimiorradioterapia). Con menor frecuencia, se administra de forma neoadyuvante (antes de la cirugía, preoperatoria). La decisión de administrar la radioterapia de forma pre o postoperatoria depende de una serie de factores que varían de un paciente a otro y será decidido por el Comité Multidisciplinar.
- Como tratamiento paliativo, la radioterapia es eficaz para controlar el dolor, frenar el sangrado en tumores sangrantes y aliviar otros síntomas. En esta situación, se suele administrar sola, sin quimioterapia.
- Como tratamiento complementario, se suele administrar después de la cirugía. En este caso se denomina radioterapia adyuvante (postoperatoria) y se acompaña de quimioterapia para aumentar su eficacia (quimiorradioterapia). Con menor frecuencia, se administra de forma neoadyuvante (antes de la cirugía, preoperatoria). La decisión de administrar la radioterapia de forma pre o postoperatoria depende de una serie de factores que varían de un paciente a otro y será decidido por el Comité Multidisciplinar.
Efectos secundarios: La radioterapia pretende tratar exclusivamente el tumor con un margen de seguridad, pero es inevitable que tejidos normales que están en la cercanía reciban también parte de las radiaciones. Los efectos adversos o toxicidad de la radioterapia se deben precisamente a su acción sobre los tejidos normales y varían según la zona tratada. La dosis total de radioterapia que se puede administrar depende de la tolerancia de los tejidos normales, que es diferente para cada órgano.
4. Quimioterapia, anticuerpos monoclonales e inmunoterapia
La quimioterapia se emplea con mucha frecuencia en el cáncer gástrico, bien como terapia complementaria a la cirugía (quimioterapia preoperatoria, postoperatoria o perioperatoria) en estadios localizados resecables o bien para enfermedad avanzada irresecable o metastásica.
La quimioterapia consiste en la administración de fármacos con actividad antitumoral que alteran la función de las células neoplásicas y causan su destrucción. Los agentes de quimioterapia activos en cáncer gástrico son los platinos (cisplatino y oxaliplatino), las fluoropirimidinas (5Fluorouracilo y capecitabina), los taxanos (paclitaxel y docetaxel), la epirrubicina y el irinotecan. S-1 es una fluoropirimidina oral comercializada en Japón.
Las terapias dirigidas o antidiana son fármacos con actividad dirigida contra dianas celulares, es decir, contra una parte de la célula (un receptor) o substancia específica (un factor de crecimiento), que intervienen en los procesos del cáncer. Entre las terapias dirigidas se encuentran los anticuerpos monoclonales que se administran por vía intravenosa (iv) y los inhibidores de tirosina quinasa, que se administran por vía oral (vo).
En cáncer gástrico metastásico, están aprobados dos anticuerpos monoclonales. En primera línea, el trastuzumab aumenta la eficacia de la quimioterapia cuando el tumor es HER2 positivo. En segunda línea, el ramucirumab, que actúa a nivel de los vasos sanguíneos, evitando su formación y por ende que el tumor crezca y se nutra y no requiere que sea un tumor HER2 positivo, ha demostrado su actividad en monoterapia (solo) o en combinación con paclitaxel.
La inmunoterapia es un tipo de tratamiento del cáncer que ayuda al sistema inmunitario a combatir el cáncer. El sistema inmunitario ayuda a su cuerpo a combatir las infecciones y otras enfermedades como el cáncer. Cuando se forma un tumor en nuestro cuerpo, una de las vías de eliminación del mismo es a través de este sistema compuesto entre otras células por linfocitos. La función de los diferentes tipos de inmunoterapia es potenciar las vías naturales del cuerpo para eliminar células malignas. Las células tumorales “engañan” al sistema inmune, bloqueando la acción de los linfocitos y con ello la destrucción de las células malignas por parte éstos. La inmunoterapia globalmente lo que hace es deshacer ese bloqueo que hace el tumor al linfocito favoreciendo una vía adicional para inducir la muerte de las células tumorales.
Los inhibidores de los puntos de control inmunitario (checkpoint inhibitors) son un tipo de inmunoterapia. PD-1 es una proteína de membrana que está en la superficie de los linfocitos T y PD-L1 es una proteína que expresan diferentes tipos de tumores, entre ellos el cáncer gástrico. Cuando hay una unión entre PD-1 y PD-L1 se bloquea la acción del linfocito T. Lo que hacen estos inhibidores es romper esta unión y con ello restaurar la actividad de linfocito T para matar células tumorales. Pembrolizumab y nivolumab son dos fármacos que rompen esta unión. No obstante, no todos los pacientes son candidatos a este tratamiento, únicamente son aquellos en los que hay una alta expresión de PD-L1.
Indicaciones: La quimioterapia puede estar indicada como tratamiento complementario a la cirugía o para prolongar la supervivencia, controlar los síntomas que produce la enfermedad y mejorar la calidad de vida.
-
-
- Como tratamiento complementario, se suele administrar antes y después de la cirugía. En este caso se denomina quimioterapia perioperatoria. En menos ocasiones se administra solo de forma preoperatoria o postoperatoria, acompañada o no de radioterapia. La decisión de administrar la quimioterapia de forma pre o/y postoperatoria depende de una serie de factores que varían de un paciente a otro y será decisión del Comité Multidisciplinar.
- En enfermedad avanzada la quimioterapia puede ser eficaz para mejorar la supervivencia y la calidad de vida, controlar el dolor y aliviar otros síntomas. En esta situación, se suele administrar sin radioterapia y dependiendo del caso asociada a trastuzumab, ramucirumab o inmunoterapia..
-
Efectos secundarios: La quimioterapia y los anticuerpos monoclonales no actúan únicamente sobre las células malignas. Su acción sobre las células normales es lo que produce la toxicidad. La toxicidad depende del fármaco(s) administrado(s), las combinaciones, las dosis, los intervalos de administración, el estado general y nutricional del paciente y de otros factores. En general, la quimioterapia puede producir anemia (descenso de los glóbulos rojos), neutropenia (bajada de las defensas contra las infecciones), trombopenia (bajada de las plaquetas), náuseas y vómitos, disminución del apetito, cansancio, diarrea y fiebre. Existen efectos secundarios que son propios de cada fármaco, como la toxicidad neurológica del cisplatino o la toxicidad cardiaca de las antraciclinas.
Los anticuerpos monoclonales como trastuzumab y ramucirumab producen lo que llamamos efectos secundarios específicos de cada uno de ellos o “de clase”. Por un lado, en raras ocasiones trastuzumab puede producir alteraciones en la contractilidad cardíaca y por otro lado ramucirumab al ser un fármaco que actúa sobre los vasos sanguíneos produce “efectos de clase vasculares” como son la hipertensión, la proteinuria (emisión de proteínas por la orina) y trombosis (obstrucción por un trombo de una arteria o una vena).
Por otro lado, los efectos secundarios de la inmunoterapia son infrecuentes y proceden de la actuación desmedida de los linfocitos sobre tejidos sanos, así nos pueden causar diarreas, hepatitis (inflamación del hígado), tiroiditis (inflamación del tiroides), encefalitis (inflamación del cerebro), dermatitis (inflamación de la piel) de carácter autoimune, es decir causados por nuestras propias células inmunes atacando nuestros tejidos sanos como se ha comentado.
En resumen, la quimioterapia en primera línea se basa en una combinación de un platino y una fluoropirimidina, con trastuzumab asociado si el tumor es HER2 positivo. La segunda línea suele ser paclitaxel y/o ramucirumab, o irinotecan según la situación de cada paciente. Para terceras líneas y sucesivas, tratamiento con inmunoterapia y participación en ensayos clínicos consulte con su oncólogo médico.
5. Otros tratamientos
Existen otra serie de tratamientos para los pacientes con cáncer gástrico. Entre ellos destacan los tratamientos de soporte.
Tratamientos de soporte: Durante la evolución de la enfermedad, y para controlar las complicaciones de la cirugía, la quimioterapia, los anticuerpos monoclonales, la inmunoterapia y la radioterapia o los síntomas del tumor, puede ser necesario administrar terapias de soporte como medicamentos contra los vómitos (antieméticos), aporte nutricional, fármacos para tratar la anemia (eritropoyetinas y/o suplementos de hierro) o el descenso de las defensas (factores estimulantes de colonias), medicación antidiarreica, etc. También pueden ser necesarios los antibióticos, los analgésicos (calmantes), los corticoides e inmunodepresores en caso de una activación excesiva de nuestro sistema inmunitario y otros tipos de fármacos.
Otras terapias: En algunas ocasiones, hay que realizar tratamientos especiales para controlar el dolor o, por ejemplo, para extraer el líquido que se puede acumular en el abdomen (paracentesis).




